
阻塞性睡眠呼吸暂停:严重度评估与诊断全攻略
在我们的日常生活中,打鼾似乎成了一种常见的"背景音",很多人不以为意,甚至觉得是睡得香的表现。然而,有一种睡眠疾病却隐藏在鼾声背后,它就是阻塞性睡眠呼吸暂停(obstructive sleep apnea,OSA)。今天,就让我们一起深入了解这个睡眠"杀手",掌握评估和诊断的关键知识,守护自己和家人的健康。
什么是OSA
想象一下,你在夜晚入睡时,呼吸道像被一只无形的手反复掐住,导致呼吸时而暂停,时而变得不畅。这就是阻塞性睡眠呼吸暂停的典型表现。它可不是简单的打鼾,而是一种严重的睡眠呼吸障碍疾病,会在不知不觉中对身体造成多方面的损害。
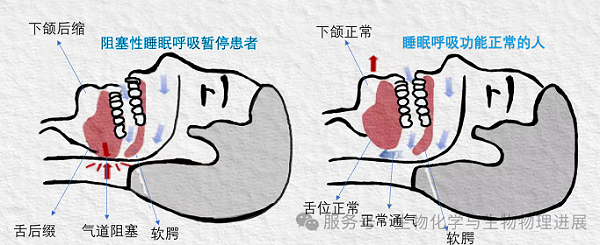
OSA:隐藏在睡眠中的"健康杀手"
OSA就像一个潜伏在睡眠中的"幽灵",悄无声息地侵蚀着我们的健康。它不仅会导致极度嗜睡,让人在工作、学习甚至开车时都难以集中注意力,增加意外事故的风险;长期下来,还会对心脏、大脑、代谢系统等造成严重损害。比如,它可能引发高血压、冠心病、脑卒中、心律失常等心血管疾病,甚至与糖尿病等代谢紊乱也密切相关,严重威胁生命安全。
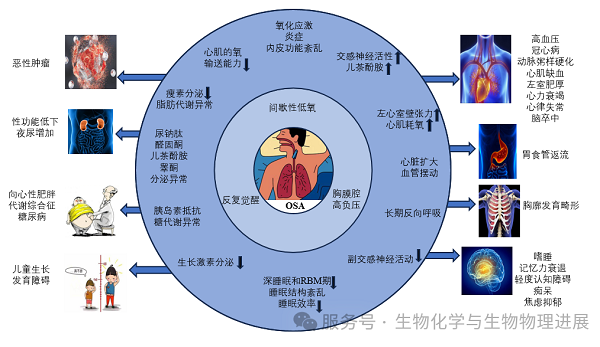
OSA严重度评估
为了更好地应对OSA,我们需要了解它的严重程度。以下是一些常用的评估方法,它们就像一把把精准的"尺子",帮助医生衡量病情的轻重:
呼吸暂停低通气指数:医生会记录你每小时睡眠中呼吸暂停和低通气事件的次数。这个次数越多,说明病情可能越严重。比如,每小时5次及以上就可能被诊断为OSA,次数越多,病情越重[1]。
呼吸暂停低通气持续时间百分比:它反映整个睡眠过程中,呼吸暂停和低通气影响的时间比例。这个比例越高,说明对睡眠质量的影响越大[2]。
最低氧饱和度:在睡眠中,血氧饱和度会因为呼吸暂停而下降。医生会关注你睡眠中血氧的最低值。如果这个值过低,意味着身体在睡眠中长时间处于缺氧状态,会对各个器官造成损害[3]。
心率变异性:通过分析心率的波动,医生可以了解自主神经系统的活动情况。比如,OSA患者可能会出现心率变化异常,这反映了自主神经系统功能紊乱[4]。
氧减指数:计算每小时血氧下降的次数,这能直接反映夜间氧合的稳定性,以此客观且直接的数据可以反映OSA的严重程度[5]。
生物标志物:一些特殊的生物标志物可以帮助医生更好地诊断和管理OSA,为制定更精准的治疗方案提供依据[6]。(详情请点击阅读原文)
OSA诊断:揭开神秘面纱的"利器"
问卷调查和嗜睡量表:这是最简单的初步筛查方法。医生会询问你的症状,比如是否经常打鼾、白天是否嗜睡等,还会让你填写一些量表来评估白天的嗜睡程度。比如,Epworth嗜睡量表会问你在不同场景下(如看电视、开车时)的嗜睡程度,得分越高提示嗜睡越严重,可能存在OSA的风险也越高[7]。
多导睡眠监测:这是诊断OSA的金标准。你需要在专业的睡眠监测室睡一晚,医生会通过监测脑电图、眼动图、肌电图、呼吸气流、血氧饱和度等多项指标,全面评估你的睡眠质量和呼吸情况[8]。不过,这种方法操作复杂、成本高,而且需要在医院进行。
家庭睡眠监测(HSAT):如果你不想在医院监测,也可以选择在家进行简化监测。这种方法相对便捷,你可以在家中使用便携设备记录关键的呼吸和血氧数据,然后将数据传给医生进行分析。HSAT通常测量4~7个生理指标,包括2个呼吸指标(呼吸用力和气流)、1个心脏指标(心率或心电图),以及基于脉搏血氧测定的动脉血氧饱和度[9]。HSAT通常不测量睡眠指标(睡眠时相和睡眠连续性),因为这种设备通常不包括脑电图检查。
那什么时候可以考虑应用HSAT呢?
其实,HSAT在疑似OSA患者的诊断性评估中是很有用处的。研究表明,HSAT可用于临床评估高风险的中重度单纯OSA患者的诊断,存在白天嗜睡和以下3项标准中的2项即为高风险:习惯性大声打鼾;被目击的呼吸暂停/喘息/窒息;高血压[10]。如果你的身边人出现了上述标准中的若干项,使用HSAT去对其诊断是个非常不错的办法。
心肺耦合:这是一种新型的睡眠监测和评估方法,它通过分析心电图信号中的心率变异性和从心电图中提取的呼吸信号,利用数学手段来计算两者之间的相关性。这种方法可以定量地评估睡眠质量和检测睡眠呼吸事件。比如,研究人员可以通过分析这项指标来分清患者的稳定睡眠、不稳定睡眠和清醒或做梦状态[11]。此外,心肺耦合技术还能识别睡眠呼吸暂停事件,并基于某种算法计算出前面提到的呼吸暂停低通气指数。与传统的多导睡眠监测相比,心肺耦合不依赖传统的非快速眼动睡眠分期,而是将睡眠分为浅睡、熟睡和清醒/做梦三个阶段,这大大提高了研究人员诊断OSA的效率。因此,关于心肺耦合的研究在未来极具意义!
机器学习和人工智能算法:此项诊断技术在OSA的应用中,通过对海量睡眠数据的深度学习与分析,能精准、高效地识别异常的呼吸模式,为医生诊断提供有力支持,显著提升诊断效率与准确性。它主要利用数据分析、机器学习与传感器技术,通过智能手环或监测床垫等设备,记录心率、呼吸频率等数据,再结合环境变量综合评估。例如,相关研究显示,使用智能监测工具的用户,其睡眠质量普遍提高了15%。此外,哈佛等顶尖机构的研究表明,AI模型在医学诊断任务中表现出卓越能力[12-13]。
影像学检查:利用X线、CT等影像学手段,医生可以清晰地看到上呼吸道的解剖结构,发现可能导致气道阻塞的问题,如鼻腔狭窄、腭垂过长、咽喉部肌肉松弛等[14]。
声音监测:通过记录和分析打鼾及呼吸声,医生可以初步判断是否存在呼吸暂停或低通气事件。这种方法简单易行,可以作为初步筛查的手段[15]。(详情请点击阅读原文)
预防及改善措施
OSA的防治需采取多维度策略,其核心在于通过日常习惯优化、精准医疗干预及特殊人群的个体化管理。具体有以下几种方式:
1. 生活方式调整
控制体重:减重5%~10%可显著改善气道狭窄,降低OSA严重程度。
调整睡姿:侧卧可减少舌根后坠,轻症患者通过睡姿训练可缓解症状。
戒烟限酒:避免酒精和镇静药物,减少上气道肌肉松弛。
2. 医疗干预
无创正压通气(CPAP):中重度患者的首选疗法,通过持续气道正压维持上气道开放。
手术治疗:适用于解剖结构异常者,如腺样体切除术(儿童)、悬雍垂腭咽成形术等。
口腔矫治器:轻中度患者可通过下颌前移装置扩大气道空间。
3. 特殊人群管理
妊娠期女性:推荐使用CPAP改善缺氧,同时监测血压和血糖。
更年期女性:中医食疗(如黄芪茶、麦冬梨水)可辅助调理体质,结合激素替代治疗可能缓解症状。
结语
随着科技的飞速革新,OSA的诊疗体系正经历革命性升级。智能可穿戴设备(如睡眠监测手环)和便携式家用呼吸监测仪的普及,让早期筛查不再依赖传统医院环境,普通人居家即可完成初步风险评估。人工智能算法通过分析鼾声频率、血氧波动等数据,可精准预测呼吸事件,辅助医生快速定位病因。未来,结合基因组学、代谢组学的多维度生物标志物研究,或将实现OSA的个性化分型,为每位患者定制从预防到康复的全周期管理方案。
在治疗领域,3D打印技术正推动口腔矫治器的精准适配,而神经电刺激装置(如舌下神经刺激器)为重度患者提供了无需佩戴呼吸机的微创选择。更值得期待的是,多学科协作诊疗模式(如耳鼻喉科、呼吸科、内分泌科联合)将打破传统科室壁垒,从根源上解决复杂病因导致的OSA问题。
健康倡议:
(1)主动筛查:40岁以上人群、BMI超标者及长期打鼾者,建议每年进行睡眠呼吸监测。(2)科技助力:善用睡眠类APP记录鼾声时长和憋醒次数,为就医提供客观依据。(3)家庭联动:关注儿童睡眠时的异常呼吸声或频繁翻身,及时排查腺样体肥大风险。
睡眠健康是生命质量的基石。从今天起,让我们以科学认知破除对"打呼噜"的误解,用早筛早治阻断OSA对心脑健康的隐秘侵蚀。当技术创新与健康意识并行,我们终将告别夜间缺氧的困扰,让深度睡眠的修复力真正回归生活--这不仅是医学的进步,更是对生命应有的尊重。
小贴士:若您发现晨起口干头痛、白天难以集中注意力,或伴侣反映睡眠中有呼吸暂停现象,请立即前往医院睡眠中心就诊。记住:守护每一夜的安稳睡眠,是对自己和家人最珍贵的关爱。
参考文献
[1]Bertelli F,Suehs C M,Mallet J P,et al. Apnoea-hypopnoea indices determined via continuous positive airway pressure (AHI-CPAPflow) versus those determined by polysomnography (AHI-PSGgold):a protocol for a systematic review and meta-analysis. BMJ Open,2021,11(5):e044499
[2] Varghese L,Rebekah G,N P,et al. Oxygen desaturation index as alternative parameter in screening patients with severe obstructive sleep apnea. Sleep Sci,2022,15(spec 1):224-228
[3] Semler M W,Casey J D,Lloyd B D,et al. Oxygen-saturation targets for critically ill adults receiving mechanical ventilation. N Engl J Med,2022,387(19):1759-1769
[4] Shin J H,Song M J,Kim J H. Acute effect of positive airway pressure on heart rate variability in obstructive sleep apnea. J Clin Med,2023,12(24):7606
[5] Zaffanello M,Ferrante G,Zoccante L,et al. Predictive power of oxygen desaturation index (ODI) and apnea-hypopnea index (AHI) in detecting long-term neurocognitive and psychosocial outcomes of sleep-disordered breathing in children: a questionnaire-based study. J Clin Med,2023,12(9):3060
[6] Zhang Y,Wu X,Sun Q,et al. Biomarkers and dynamic cerebral autoregulation of obstructive sleep apnea-hypopnea syndrome. Nat Sci Sleep,2021,13: 2019-2028
[7] Sun D S,Xu S K,Wang L,et al. The weighted combination of the epworth sleepiness scale and the STOP-Bang questionnaire improved the predictive value of for OSAHS in hypertensive patients. Int J Gen Med,2022,15: 6909-6915
[8] R?cken J,Schumann D M,Herrmann M J,et al. Peripheral arterial tonometry versus polysomnography in suspected obstructive sleep apnoea. Eur J Med Res,2023,28(1):251
[9] 洪培川. 门诊患者阻塞性睡眠呼吸暂停患病预测模型研究[D]. 汕头:汕头大学,2022
[10] Massie F,Van Pee B,Bergmann J. Correlations between home sleep apnea tests and polysomnography outcomes do not fully reflect the diagnostic accuracy of these tests. J Clin Sleep Med,2022,18(3):871-876
[11] Al Ashry H S,Hilmisson H,Ni Y,et al. Automated apnea-hypopnea index from oximetry and spectral analysis of cardiopulmonary coupling. Ann Am Thorac Soc,2021,18(5):876-883
[12] Feng H W,Jiang T,Zhang H P,et al. Comparisons of thyroid hormone,intelligence,attention,and quality of life in children with obstructive sleep apnea hypopnea syndrome before and after endoscopic adenoidectomy. Biomed Res Int,2015,2015: 523716
[13] Cheng S,Wang C,Yue K,et al. Automated sleep apnea detection in snoring signal using long short-term memory neural networks. Biomed Signal Process Contr,2022,71: 103238
[14] Bezerra P C,do Prado M,Gaio E,et al. The use of dual-energy X-ray absorptiometry in the evaluation of obesity in women with obstructive sleep apnea-hypopnea syndrome. Eur Arch Oto Rhino Laryngol,2013,270(4):1539-1545
[15] Mesquita J,Fiz J A,Sola-Soler J,et al. Normal non-regular snores as a tool for screening SAHS severity. Annu Int Conf IEEE Eng Med Biol Soc,2011,2011: 3197-3200
作者简介
杨宇祥:湖南师范大学"潇湘学者"特聘教授。从事生物电阻抗技术及其医学应用的研究。
张 甫:湖南师范大学副教授。主要聚焦以生物电阻抗检测技术为核心的生物医学信号智能检测与评估,及其在慢病早期诊断及康复评估中的应用研究。
付卓志:湖南师范大学工程与设计学院研究生。研究方向为生物阻抗信号处理。
(作者:付卓志、张甫、杨宇祥)
(本文来源于公众号:生物化学与生物物理进展)
附件下载: